Bauchwand
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer nat. Frank Meyer
Letzte Aktualisierung am: 18. September 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Anatomie Bauchwand
Die menschliche Bauchwand setzt sich aus drei Schichten zusammen, welche aus verschiedenen Gewebetypen bestehen. Jene Schichten sorgen gleichzeitig für die Begrenzung des Bauchraums mit den darin befindlichen Bauchorganen.
Inhaltsverzeichnis |
Definition
Die Bauchwand begrenzt und umschließt den Bauchraum und verbindet im weiteren Verlauf den Brustkorb und das Becken. Die Bauchwand selbst wird in drei Bereiche unterteilt; dazu zählt der laterale (seitliche), dorsale (hintere) und ventrale (vordere) Bereich. Vorwiegend werden unter dem Begriff Bauchdecke aber nur die lateralen und ventralen Abschnitte bezeichnet.
Die lateralen sowie ventralen Bereiche enthalten keine Knochen; vorwiegend tragen die Sehnen und Muskeln die Last. Die Organe, welche sich im Bauchraum befinden, werden vom Bauchfell überzogen und üben in weiterer Folge einen Druck aus, wobei die Bauchmuskulatur entgegenwirkt.
Anatomie
Die Cutis, die oberflächliche Bauchwandschicht, wird auch als Leder- oder Oberhaut bezeichnet. Unter der Cutis liegt die Subcutis. Jene Hautschicht setzt sich aus dem Fett- sowie Bindegewebe und der Fascia abdominalis zusammen. Das Bindegewebe selbst wird von Nerven sowie Blutgefäßen durchzogen.
Die mittlere Bauchwandschicht besteht aus der Fascia transversalis und der Rektusscheide. Des Weiteren besteht die Bauchwandschicht aus verschiedenen Bauchmuskeln. Dazu zählen der Musculus obliquus externus abdominis, der Musculus transversus abdominis sowie der Musculus obliqus internus abdominis sowie der Musculus rectus abdominis.
In der Rektusscheide befinden sich zudem Muskeln, Gefäße sowie Nerven. Die dritte (oder auch tiefe) Bauchwandschicht enthält das Peritoneum bzw. Bauchfell, welches im weiteren Fortgang den Bauchraum komplett auskleidet. Das sogenannte Peritoneum liegt - gemeinsam mit dem parietalen Peritoneum - an der inneren Bauchfaszie. Das viszerale Peritoneum hingegen bedeckt die im Bauchraum befindlichen Bauchorgane.
Funktion
Die Funktionen der Bauchwand sind vielfältig. Vorwiegend dient sie jedoch zum Schutz der im Bauchraum befindlichen Organe. Dazu zählen die Gallenblase, der Magen, der Darm, die Leber, die Milz und die Bauchspeicheldrüse. In der Unterhaut, der Subcutis, wird Fett als sogenannter Energiespeicher eingelagert.
Im weiteren Verlauf sorgt die Einlagerung von Fett auch als Schutz vor Wärmeverlust. Die mittlere Schicht sorgt hingegen für die Rumpfbeweglichkeit und ermöglicht in weiterer Folge die Oberkörperdrehung. Des Weiteren stabilisiert die mittlere Schicht, die auch als muskuläre Schicht bekannt ist, die Muskulatur des Rückens und die Wirbelsäule.
Die Muskulatur hilft der Bauchwand auch bei etwaigen Störungen der Blasenentleerung, dient aber als Unterstützung für die Entleerung der Harnblase. Die Bauchpresse kann zudem auch bei der Geburt eines Kindes eingesetzt werden; schlussendlich sorgt die Presse für eine verstärkte Wirkung der Wehen.
Erkrankungen
- Hernie
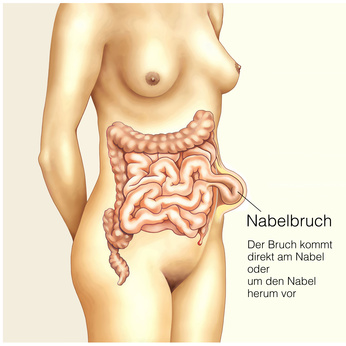
Unterschiedliche Krankheiten oder auch Schäden, die direkt an der Bauchwand entstehen, führen zu unterschiedlichen Beschwerden. Dazu zählen etwa Bauchschmerzen, die vorwiegend beim Heben von schweren Lasten oder auch beim Husten auftreten. Bauchschmerzen können etwa durch Risse in den unterschiedlichen Schichten entstehen; mitunter kann auch eine Hernie - einem Bruch - für die auftretenden Beschwerden verantwortlich sein. Bei einer Hernie bilden sich Geschwulste an der sogenannten Bruchstelle, welche als klassische Ausstülpungen bezeichnet werden.
Die Bauchwand verfügt auch über Schwachstellen, welche mitunter anfälliger für Verletzungen sind. Dazu zählt etwa die Leisten- und Nabelgegend. Immer wieder kommt es - im Rahmen hoher Belastungen - zu Nabel- oder auch Leistenbrüchen. Dabei liegt aber kein Knochenbruch, sondern eine Hernie vor.
Eine Hernie kann aber auch im Rahmen der postoperativen Laparoschisis auftreten. Dabei tritt eine Spalte auf, welche in den Gewebeschichten erkennbar ist. Jene Spalte tritt im Rahmen eines operativen Eingriffs auf und führt oftmals zu einer Entzündung der Bauchwand. Liegt eine Reizung des Bauchfells vor, klagt der Patient über Schwindel, Übelkeit und Erbrechen.
Liegt eine Aszites vor, sammelt sich im Peritoneum Flüssigkeit an, sodass im weiteren Verlauf eine Schwellung des gesamten Bauchs auftritt. Eine weitere Entzündung des Peritoneums kann unter anderem durch eine Blinddarmentzündung hervorgerufen werden.
Liegt eine zu schwach ausgebildete mittlere Schicht vor, klagt der Patient vorwiegend über Rückenschmerzen. Dies deshalb, weil sich die Lendenwirbelsäule nach vorne beugt und der Patient unter einem Hohlkreuz leidet. Dies führt nicht nur zu Schäden an den Bandscheiben, sondern kann auch für sehr starke Verspannungen sorgen.
Mitunter können im Bauchraum auch unterschiedliche Tumorerkrankungen auftreten, wobei jene primär die hinter der Bauchwand liegenden Bauchorgane betreffen.
Hernie (Eingeweidebruch)
Eine Hernie, auch Eingeweidebruch genannt, beschreibt eine Schwachstelle in der Bauchwand, durch die sich Gewebe oder Organe, meist Anteile des Darms, nach außen drücken. Am häufigsten treten Leistenbrüche (Leistenhernien), Nabelbrüche und Narbenhernien auf.
Ursachen
Hernien entstehen durch ein Zusammenspiel von Schwachstellen in der Bauchwand und einem erhöhten Druck im Bauchraum. Folgende Faktoren können die Entstehung einer Hernie begünstigen:
- Angeborene Schwächen der Bauchwand (insbesondere bei Nabel- und Leistenbrüchen).
- Erhöhter intraabdomineller Druck durch starkes Heben, chronischen Husten, starkes Pressen beim Stuhlgang oder Schwangerschaft.
- Bindegewebsschwäche, die im Alter zunimmt.
- Vorherige Operationen (z.B. Narbenhernie).
Symptome und Verlauf
Eine Hernie kann mit unterschiedlichen Symptomen einhergehen, je nach Größe und Lage des Bruchs:
- Schwellung oder Vorwölbung im Bereich der Hernie, z.B. in der Leiste oder um den Nabel.
- Schmerzen oder Druckgefühl, besonders bei körperlicher Anstrengung, Husten oder Pressen.
- Keine Beschwerden: Manchmal bleibt eine Hernie schmerzfrei und wird nur zufällig entdeckt.
- Im Verlauf kann die Vorwölbung an Größe zunehmen.
Eine Hernie kann sich langsam entwickeln oder plötzlich bei einer Anstrengung auftreten. Ohne Behandlung vergrößert sich die Bruchlücke in der Regel über die Zeit.
Komplikationen
Die schwerwiegendste Komplikation ist die Inkarzeration, bei der Darmschlingen in der Bruchpforte eingeklemmt werden und die Blutzufuhr abgeschnitten wird. Dies führt zu:
- Starken Schmerzen,
- Verhärtung der Vorwölbung,
- Darmverschluss (Ileus).
Ohne sofortige Behandlung kann das eingeklemmte Darmgewebe absterben, was zu einer lebensbedrohlichen Darmperforation und Bauchfellentzündung (Peritonitis) führt.
Wann zum Arzt?
Ein Arztbesuch ist notwendig:
- Bei jeder neu entdeckten Vorwölbung oder Schwellung, besonders in der Leiste oder am Bauch.
- Wenn Schmerzen, insbesondere bei körperlicher Belastung, auftreten.
- Sofort bei plötzlich auftretenden, starken Schmerzen, Übelkeit oder Erbrechen, da dies auf eine eingeklemmte Hernie hindeuten kann.
Diagnose
Die Diagnose einer Hernie erfolgt durch:
- Anamnese: Befragung des Patienten zu Symptomen und Vorerkrankungen.
- Körperliche Untersuchung: Der Arzt tastet die betroffene Stelle ab und lässt den Patienten ggf. husten oder pressen, um die Bruchstelle besser zu erkennen.
- Bildgebende Verfahren: Ultraschall, CT oder MRT können herangezogen werden, wenn die Diagnose unklar ist oder tieferliegende Hernien vermutet werden.
Behandlung
Die Behandlung hängt von der Größe, Lage und den Symptomen der Hernie ab:
- Konservative Behandlung: Bei kleinen, symptomfreien Hernien, besonders bei älteren oder multimorbiden Patienten, kann eine abwartende Haltung gewählt werden.
- Ein Bruchband kann den Druck lindern, ersetzt aber keine Operation.
- Operative Therapie: Die operative Versorgung ist die Standardbehandlung. Es gibt verschiedene Techniken:
- Offene Operation: Der Bruch wird durch einen Schnitt repariert und mit einem Netz verstärkt.
- Laparoskopie (Schlüssellochchirurgie): Eine minimalinvasive Technik, bei der kleine Schnitte und eine Kamera verwendet werden. Ein Netz wird zur Stabilisierung eingebracht.
Nach der Operation ist der Patient in der Regel schnell wieder mobil, und die Heilung verläuft innerhalb weniger Wochen. In seltenen Fällen kann es zu einem erneuten Bruch (Rezidiv) kommen.
Prognose
Die Prognose nach einer operativen Behandlung einer Hernie ist in der Regel sehr gut. Die meisten Patienten sind nach der Heilung beschwerdefrei und können wieder voll belastbar sein. Das Risiko eines erneuten Bruchs ist bei modernen Operationstechniken gering. Unbehandelte Hernien bergen jedoch das Risiko schwerwiegender Komplikationen.
Prävention
Folgende Maßnahmen können helfen, das Risiko einer Hernie zu verringern:
- Korrekte Hebetechniken verwenden, um den Druck auf den Bauchraum zu reduzieren.
- Übergewicht vermeiden, da dies den Druck im Bauchraum erhöht.
- Rauchen aufgeben, um chronischen Husten zu vermeiden.
- Chronische Verstopfung behandeln, um starkes Pressen zu verhindern.
- Nach Operationen: Die empfohlene Schonungszeit einhalten, um eine Narbenhernie zu vermeiden.
Durch das Beachten dieser Maßnahmen lässt sich das Risiko einer Hernienentwicklung oder eines Rückfalls nach einer Operation reduzieren.
Bauchfellentzündung
Eine Bauchfellentzündung, auch Peritonitis genannt, ist eine schwere Entzündung des Bauchfells, der dünnen Membran, die die inneren Organe und die Bauchhöhle auskleidet. Sie stellt einen medizinischen Notfall dar und erfordert eine rasche Behandlung.
Ursachen
Die Ursachen für eine Bauchfellentzündung lassen sich in zwei Hauptgruppen unterteilen:
- Primäre Peritonitis: Diese Form tritt selten auf und entsteht ohne eine vorangegangene Schädigung von Organen in der Bauchhöhle. Oft betrifft sie Menschen mit Leberzirrhose oder eingeschränktem Immunsystem. Die Erreger gelangen über den Blutkreislauf ins Bauchfell.
- Sekundäre Peritonitis: Diese ist häufiger und entsteht in der Regel durch eine Schädigung von Organen in der Bauchhöhle. Häufige Ursachen sind:
- Durchbruch eines Magengeschwürs oder Darmgeschwürs
- Blinddarmentzündung (Appendizitis)
- Divertikulitis (Entzündung von Darmausstülpungen)
- Bauchtrauma durch Verletzungen oder Operationen
- Gallenblasenentzündung oder Gallenblasenperforation
- Darmverschluss oder Darmdurchbruch
- Pankreatitis (Bauchspeicheldrüsenentzündung)
Symptome und Verlauf
Die Symptome einer Peritonitis können akut oder schleichend auftreten und sind oft sehr intensiv. Typische Anzeichen sind:
- Starke Bauchschmerzen, oft als plötzlich und heftig beschrieben, die sich bei Bewegung verstärken
- Brettharter Bauch durch Abwehrspannung der Bauchmuskeln
- Fieber und Schüttelfrost
- Blähungen und Stuhlverhalt
- Schwächegefühl und Schweißausbrüche
Der Verlauf der Peritonitis ist ohne Behandlung oft dramatisch und kann zum Kreislaufschock und Multiorganversagen führen. Besonders im Fall einer sekundären Peritonitis verschlechtert sich der Zustand rasch.
Komplikationen
Ohne rechtzeitige Behandlung kann eine Bauchfellentzündung schwerwiegende Komplikationen verursachen:
- Sepsis: Eine lebensgefährliche Blutvergiftung, die durch die Ausbreitung der Entzündung im ganzen Körper entsteht.
- Abszesse: Lokale Ansammlungen von Eiter in der Bauchhöhle.
- Ileus: Ein Darmverschluss aufgrund der Entzündung.
- Organversagen: Leber, Nieren und andere Organe können aufgrund der Entzündung oder eines septischen Schocks versagen.
Wann zum Arzt?
Eine Bauchfellentzündung ist ein medizinischer Notfall. Bei folgenden Symptomen sollte sofort ein Arzt aufgesucht oder der Notruf gewählt werden:
- Plötzliche, sehr starke Bauchschmerzen
- Ein verhärteter, druckempfindlicher Bauch
- Fieber, Schüttelfrost und Erbrechen ohne erkennbare Ursache
- Zeichen eines Kreislaufschocks wie blasse Haut, Schweißausbrüche, schneller Puls und niedriger Blutdruck
Diagnose
Die Diagnose einer Peritonitis basiert auf einer gründlichen körperlichen Untersuchung und verschiedenen Tests:
- Abtasten des Bauches: Der Arzt überprüft auf Abwehrspannung und Druckempfindlichkeit.
- Bluttests: Diese zeigen Entzündungszeichen wie erhöhte Leukozytenwerte und CRP.
- Bildgebende Verfahren: Ultraschall und Computertomographie (CT) können Aufschluss über die Ursache und das Ausmaß der Entzündung geben.
- Punktion der Bauchhöhle: Bei Verdacht auf Flüssigkeitsansammlungen im Bauch wird eine Probe entnommen und auf Bakterien untersucht.
Behandlung
Die Behandlung einer Bauchfellentzündung hängt von der Ursache und dem Schweregrad ab. Die Maßnahmen umfassen:
- Schnelle chirurgische Intervention: Oft ist eine Operation erforderlich, um die Ursache der Entzündung zu beheben (z. B. Entfernung eines perforierten Blinddarms oder Reparatur eines Darmdurchbruchs).
- Antibiotika: Breitspektrum-Antibiotika werden intravenös verabreicht, um die Infektion zu bekämpfen.
- Flüssigkeitszufuhr: Intravenöse Flüssigkeiten sind notwendig, um den Blutdruck zu stabilisieren und Dehydration zu verhindern.
- Intensivmedizinische Überwachung: Bei schwerem Verlauf ist eine intensive Überwachung und Behandlung auf der Intensivstation erforderlich.
Prognose
Die Prognose einer Peritonitis hängt von verschiedenen Faktoren ab, wie dem Alter des Patienten, dem allgemeinen Gesundheitszustand und der Schnelligkeit der Behandlung. Unbehandelt ist die Erkrankung fast immer tödlich, da sie schnell zu einem septischen Schock führen kann. Mit einer raschen, adäquaten Behandlung liegen die Heilungschancen jedoch bei etwa 70-90 %, insbesondere wenn die zugrunde liegende Ursache erfolgreich behandelt wird.
Prävention
Einige Ursachen für eine Peritonitis lassen sich durch präventive Maßnahmen vermeiden:
- Behandlung von Grunderkrankungen: Erkrankungen wie Magengeschwüre, Blinddarmentzündungen oder Divertikulitis sollten frühzeitig behandelt werden, bevor es zu Komplikationen kommt.
- Sorgfältige postoperative Pflege: Nach Bauchoperationen sollte auf Anzeichen einer Infektion oder Komplikation geachtet werden.
- Vermeidung von Bauchverletzungen: Vorsicht im Alltag oder beim Sport kann helfen, Verletzungen zu vermeiden, die eine Peritonitis auslösen könnten.
- Strikte Hygienemaßnahmen: Bei Dialysepatienten, die eine Bauchfelldialyse durchführen, ist Hygiene entscheidend, um das Risiko einer Peritonitis zu minimieren.
Eine frühzeitige Diagnose und Behandlung sind entscheidend, um schwerwiegende Folgen der Bauchfellentzündung zu vermeiden.
Quellen
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2013
- Hahn, J.-M.: Checkliste Innere Medizin. Thieme, Stuttgart
- Siegenthaler, W. (Hrsg.): Siegenthalers Differenzialdiagnose Innere Krankheiten – vom Symptom zur Diagnose. Thieme, Stuttgart 2005
- Koop, I.: Gastroenterologie compact. Thieme, Stuttgart 2013
 Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.
Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.Qualitätssicherung durch: Dr. med. Nonnenmacher
Letzte Aktualisierung am: 18. September 2024
Sie sind hier: Startseite Anatomie Bauchwand