Magenschleimhautentzündung (Gastritis)
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer nat. Frank Meyer
Letzte Aktualisierung am: 15. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Magenschleimhautentzündung (Gastritis)
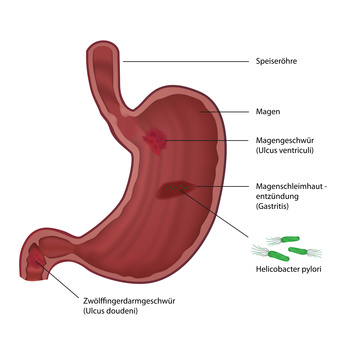
Bei der Magenschleimhautentzündung, in der Medizin auch als Gastritis bezeichnet, handelt es sich um entzündliche Prozess an der Magenschleimhaut. Meist geht eine Gastritis mit typischen Symptomen wie: Übelkeit, Erbrechen, Völlegefühl, Blähungen, Druckgefühl im Oberbauch und Appetitlosigkeit einher.
Inhaltsverzeichnis |
Was ist eine Magenschleimhautentzündung (Gastritis)?
Es gibt verschiedene Formen der Magenschleimhautentzündung, die in der Fachsprache auch als Gastritis bezeichnet wird: In diesem Zusammenhang wird zunächst die akute von der chronischen Gastritis unterschieden. Innerhalb der Gruppe chronischer Entzündungen definiert die Medizin dann eine Typ-A-, Typ-B- und Typ-C-Gastritis.
Aufgrund des Anfangsbuchstabens lässt sich diese Einteilung leicht merken: Typ A ist eine Autoimmungastritis, Typ B ist bakteriell bedingt und bei der Typ-C-Gastritis sind chemische Ursachen zu suchen.
Ursachen
Auch Stressfaktoren wie Traumata, Operationen, längere Aufenthalte auf der Intensivstation oder auch Leistungssport ("Runner's stomach") können in der Vorgeschichte der Erkrankung zu finden sein.
Typ-A-Gastritis
Die Typ-A-Gastritis ist eine chronische Magenerkrankung, bei der sich autoimmune Antikörper gegen die Zellen der Magenschleimhaut richten. Die genaue Ursache ihrer Entstehung ist noch unbekannt. In der Folge kann sich hier leicht auch eine perniziöse Anämie (Vitamin B12-Mangelanämie) bilden, durch die diese Patienten oftmals überhaupt zuerst auffallen.
Typ-B-Gastritis
Die Typ-B-Gastritis ist eine der häufigsten Formen der Gastritis, die "Wurzel allen Übels" ist in diesem Fall ein Bakterium namens Helicobacter pylori, welches zwar bei einem Großteil der Menschheit im Magen lebt, aber bei weitem nicht alle krank macht.
Typ-C-Gastritis
Die Typ-C-Gastritis ist wiederum eine chronische Magenschleimhautentzündung durch schädigende Einflüsse von Medikamenten wie den sogenannten nichtsteroidalen Antiphlogistika (Aspirin, Ibuprofen, Diclofenac u.ä.) oder Kortikosteroiden (Cortison u.ä.). Auch aufsteigende Gallensäure aus dem Zwölffingerdarm kann die Magenschleimhaut über längere Zeit schädigen und zur Gastritis führen.
Symptome und Verlauf
Typische Symptome einer Gastritis:
Eine Magenschleimhautentzündung äußert sich durch unterschiedliche Symptome. Die genaue Art der Beschwerden hängt davon ab, wie weit die Erkrankung fortgeschritten ist und ob es sich um eine akute oder chronische Entzündung handelt.
Eine akute Magenschleimhautentzündung äußert sich meist durch typische Symptome wie Übelkeit, Erbrechen, Appetitlosigkeit und Bauchschmerzen. Letztere treten besonders im Oberbauch auf und werden durch Druck auf die Region verstärkt, ebenso wie durch Nahrungsaufnahme. Oft kommt es auch zu einem unangenehmen Geschmack im Mund, der von häufigem Aufstoßen begleitet wird.
Bei einer chronischen Gastritis kommt es unter Umständen zunächst zu gar keinen Beschwerden, da die Erkrankung oftmals sehr langsam voranschreitet. Treten doch Symptome auf, handelt es sich meist um eher diffuse Beschwerden wie etwa Blähungen, Völlegefühl oder auch Durchfall. Viele Betroffene wissen aus diesem Grund nicht einmal, dass sie unter einer Magenschleimhautentzündung leiden, bis diese vom Arzt diagnostiziert wird.
Besteht eine akute Magenschleimhautentzündung, kann diese meist recht schnell therapiert werden, sofern vom Patienten zusätzlich zur medikamentösen Therapie eine magenschonende Lebensweise eingehalten wird. Bleibt sie lange Zeit unbehandelt, kann sie sich zu einer chronischen Gastritis entwickeln. Diese ist meist schwieriger zu behandeln und daher deutlich langwieriger. Schlimmstenfalls kann die chronische Magenschleimhautentzündung den Magen dauerhaft schädigen.
Diagnose
Besteht Verdacht auf eine Gastritis, wird der behandelnde Arzt zunächst ein ausführliches Gespräch mit dem Patienten führen. In dessen Verlauf wird unter anderen thematisiert, wie lange die Beschwerden bereits bestehen, wann sie auftreten und ob wie genau sie sich äußern. Auch die Krankengeschichte sowie die Ess- und Lebensgewohnheiten des Betroffenen sollte Beachtung finden. Als Nächstes tastet der Mediziner den Bauch ab. Kommt es zu Druckschmerz im Oberbauch, deutet dies bereits auf eine Gastritis hin.
Eine zusätzliche Ultraschalluntersuchung kann diesen Verdacht untermauern. Röntgenaufnahmen des Bauchraums werden nur in bestimmten Einzelfällen angefertigt. Wahrscheinlicher ist das Durchführen einer Gastroskopie, einer Magenspiegelung. Bei dieser wird ein Endoskop durch Rachen und Speiseröhre in den Magen eingeführt. Dieser Vorgang ermöglicht es dem behandelnden Arzt, die Magenschleimhaut genauer in Augenschein zu nehmen.
Eine Reizung oder Entzündung ist auf diesem Wege deutlich sichtbar, ebenso wie andere Auffälligkeiten. Der obere Abschnitt des Zwölffingerdarms kann ebenfalls betrachtet und als Ursache für die Beschwerden ausgeschlossen werden. Gegebenenfalls kann auch eine Gewebeprobe entnommen werden, um diese später im Labor zu untersuchen. Eine Blutuntersuchung gibt im Zweifelsfall Auskunft über das Vorhandensein von Antikörpern oder bestimmten Erregern. Wird zusätzlich eine Stuhluntersuchung durchgeführt, kann der Arzt genau erkennen, ob sich etwa Blut im Stuhl befindet.
Behandlung und Therapie
Die Therapie einer Magenschleimhautentzündung ist unterschiedlich je nach Ursache der Erkrankung. Grundsätzlich kann medikamentös die Magensäure ausgeschaltet oder neutralisiert werden. Ältere Medikamente sind Antazida wie Sucralfat oder Hydrotalcid, die auf chemische Weise die Magensäure abpuffern und zu neutralisieren versuchen. Mit Antihistaminika wie Ranitidin kann in die Säureproduktion eingegriffen werden.
Das Beste Risiko-Nutzen-Verhältnis haben hier aber die Protonenpumpeninhibitoren, die mittlerweile "State of the Art" sind und die anderen Medikamente großenteils verdrängt haben: Substanzen wie Omeprazol blockieren effektiv die Produktion von Magensäure, schützen dadurch die Schleimhaut und geben ihr Zeit zur Erholung und Regeneration. Zudem werden die Symptome wie Sodbrennen spürbar gelindert.
Grundsätzlich gilt bei allen Formen der Gastritis, dass auslösende Noxen zu meiden sind. Das bedeutet zum Beispiel den Verzicht auf magenschädigende Medikamente oder allzu exzessiven Genussmittelverzehr. Im Falle der Typ-A-Gastritis kann eine lebenslange, medikamentöse Substitution von Vitamin-B-12 nötig sein.
Gut zu behandeln ist die Typ-B-Gastritis: Mit einer umfassenden Eradikationstherapie (2 Antibiotika und Protonenpumpeninhibitor gleichzeitig für sieben Tage) wird das Helicobacter-Bakterium in der überwiegenden Zahl der Fälle ausgerottet und kehrt nur selten zurück, die Symptome sollten sich hier innerhalb weniger Tage zurückbilden und der Betroffene ist als geheilt zu betrachten. Für die Eradikation kommen verschiedene Antibiotikakombinationen in Frage (z.B. das "French Triple" mit Protonenpumpeninhibitor, Clarithromycin und Amoxicillin).
Vorbeugung
Vorbeugend gegen Magenschleimhautentzündung lässt sich hier eine Menge gegen die Erkrankung tun, gerade angesichts der Tatsache, dass viele Menschen an einer latenten Magenschleimhautreizung leiden - meist, ohne dass es dabei zu irgendwelchen Beschwerden oder Unannehmlichkeiten kommt.
Kleine Mahlzeiten statt großer Gelage - auch mal dem Magen Ruhe (und Hunger) gönnen. Nicht wahllos Schmerzmittel "einwerfen" - Aspirin ist vom Wirkmechanismus her das genaue Gegenteil eines Protonenpumpeninhibitors, wirkt sich also auf jeden Magen negativ aus.
Nicht mit vollem Magen hinlegen, so kann Reflux (und Sodbrennen) verhindert werden. Und am Besten: Regelmäßige Essenszeiten sowie klare Maßregeln, beispielsweise keine Mahlzeit mehr nach 22 Uhr einzunehmen.
Gegen die Erstinfektion mit Helicobacter ist übrigens nach heutigem Stand der Dinge kaum ein Kraut gewachsen. Das Auftreten von Symptomen kann jedoch mit oben genannten Verhaltensweisen oftmals verhindert werden.
Quellen
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2013
- Hahn, J.-M.: Checkliste Innere Medizin. Thieme, Stuttgart
- Siegenthaler, W. (Hrsg.): Siegenthalers Differenzialdiagnose Innere Krankheiten – vom Symptom zur Diagnose. Thieme, Stuttgart 2005
- Koop, I.: Gastroenterologie compact. Thieme, Stuttgart 2013
- Siewert, J., Rothmund, M., Schumpelick, V.: Praxis der Viszeralchirurgie: Gastroenterologische Chirurgie. Springer, Berlin 2011
 Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.
Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.Qualitätssicherung durch: Dr. med. Nonnenmacher
Letzte Aktualisierung am: 15. November 2021
Sie sind hier: Startseite Krankheiten Magenschleimhautentzündung (Gastritis)