Pilzerkrankungen
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer nat. Frank Meyer
Letzte Aktualisierung am: 15. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Krankheiten Pilzerkrankungen
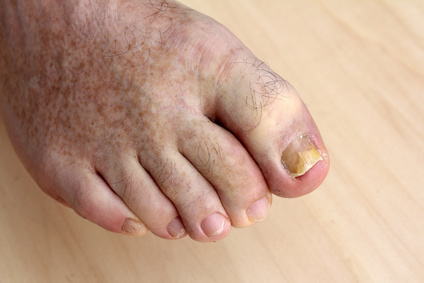
Unter dem Begriff Pilzerkrankungen verstehen Mediziner Mykosen, hervorgerufen durch humanpathogene Pilze der Klassen Dermatophyten, Hefen oder Schimmelpilze. Pilze besiedeln sowohl die Darmflora als auch Haut und Schleimhäute. Sie sind fakultativ pathogen, machen also nur in bestimmten Fällen krank.
Inhaltsverzeichnis |
Was sind Pilzerkrankungen?
Jeder Körperteil, jede Körperstelle und jedes innere Organ kann von krankmachenden Pilzen befallen werden. Pilzinfektionen sind daher recht häufig. Die Bandbreite reicht von Oberflächenmykosen der Haut ohne besonderen Krankheitswert bis hin zu schweren systemischen Erkrankungen mit letalem Ausgang. Organmykosen sind klinisch oft nicht beherrschbar, da Pilze nicht mit Antibiotika behandelt werden können.
Die wenigen vorhandenen Antipilzmittel, Antimykotika, sind zwar wirksam, haben aber erhebliche Nebenwirkungen. Grundsätzlich wird zwischen Dermatomykosen, also Pilzinfektionen der Haut und systemischen Mykosen unterschieden. Bei jeder Form des Pilzbefalls von Haut, Haaren oder Nägeln spricht der Dermatologe von Dermatomykose. Auch der Sammelbegriff Tinea wird im medizinischen Alltag für Hautpilze verwendet.
Ursachen
Humanpathogene Pilzsporen finden sich auf Haut und Schleimhaut, im Darm, in der Erde und auch in der Luft. Der Kontakt mit vitalen Pilzen und ihren Dauerformen ist also für das menschliche Immunsystem zunächst nichts Ungewöhnliches. Zur problematischen Ursache für Mykosen, also einer Infektion, werden die Pilze immer nur dann, wenn das Immunsystem eines Menschen, aus welchen Gründen auch immer, supprimiert ist.
Am häufigsten von Pilzerkrankungen betroffen sind daher Patienten mit schweren Grunderkrankungen wie bösartigen Tumoren, Diabetes oder Aids. Mykosen zählen daher zu den klassischen opportunistischen Infektionen, die besonders bei stationären Patienten gefürchtet sind. Denn die betroffenen Patienten versterben oft nicht an der Grundkrankheit, sondern an der opportunistischen Infektion, also einer Mykose oder MRSA.
Krankheiten
- Dermatophyten
Symptome und Verlauf
Typische Symptome der Pilzerkrankung:
- Schuppen auf der Haut
- Trockene, entzündete Haut
Die Symptome und der Verlauf einer Pilzinfektion sind sowohl abhängig von der Pilzart als auch von der Lokalisation des Befalls. Viele Pilzinfekte der Haut verlaufen auch asymptomatisch und machen erst ab einem gewissen Ausdehnungsgrad Beschwerden. Jede Schwächung des Immunsystems trägt zum Voranschreiten einer Pilzerkrankung bei. Mykosen sind ansteckend, eine Übertragung von Mensch zu Mensch ist also möglich. Übertragungswege können nur durch optimale Hygiene verhindert werden, die hygienische Händedesinfektion und die Desinfektion und Sterilisation von Großflächen und medizinischen Arbeitsgeräten sind die beste Infektionsprophylaxe.
Hautmykosen sind oft erkennbar an rundlichen, geröteten Herden mit einer Verhornungsneigung in den Randbezirken. Die Schuppen enthalten Millionen von vitalen Pilzen sowie Sporen. Auf Schleimhäuten bilden Pilze oft auch einen weißlichen Belag, der als Soor bezeichnet wird. Schleimhautbefall durch humanpathogene Pilze befindet sich häufig in der Mundhöhle durch den Hefepilz Candida albicans oder der Vagina, wo die Erkrankung zusätzlich mit einem weißlichen Ausfluss einhergeht.
Patienten mit einer Dermatomykose klagen oftmals über einen unerträglichen Juckreiz. Durch Kratzen an den betroffenen Stellen breitet sich die Pilzinfektion allerdings immer weiter aus. Systemmykosen sind meist schwere Krankheitsverläufe mit Fieber und Entzündung innerer Organe. Beim Vollbild der Aidserkrankung kommt es regelmäßig zu Pilzinfektionen des Mund- und Rachenraumes sowie der Speiseröhre.
Diagnose
Die klinische Diagnose einer Pilzinfektion kann durch mikrobiologische Untersuchungen sicher und schnell erfolgen. Die Verdachtsdiagnose erfolgt bereits durch die klinische Untersuchung von Haut und Schleimhaut. Weitergehende Diagnostik erfolgt durch Nativpräparate mikroskopisch direkt in der Praxis als Schnelldiagnose. Es eignet sich aber auch jedes vermeintlich befallene Körpermaterial für die anschließende Untersuchung im mikrobiologischen Laboratorium.
Besonders oft werden Hautschuppen oder Nagelstückchen, bei Verdacht auf Nagelpilz, untersucht. Die Anzucht der Pilze erfolgt im Labor auf sogenannten Selektivnährböden, auf denen nur Pilze, nicht aber Bakterien, gedeihen können. Die angezüchteten Pilze können dann mikroskopisch oder biochemisch eindeutig identifiziert werden. Das Ergebnis wird der Praxis oder Klinik schnellstmöglich übermittelt.
Behandlung und Therapie
Die Behandlung einer Mykose ist stets abhängig von Lokalisation, Ausdehnungsgrad und Pilzart, sofern bekannt. Es muss unterschieden werden zwischen einer tropischen, also oberflächlichen, und systemischen Therapie. Die Behandlung aller humanen Pilzinfektionen erfolgt mit sogenannten Antimykotika. Diese Antipilzmittel gehören unterschiedlichen Substanzklassen an und wirken sowohl selektiv gegen einzelne Pilzarten als auch gegen ein breites Spektrum von krankmachenden Pilzen. Insbesondere dann, wenn die Pilzart noch nicht bekannt ist, aber dringend behandelt werden muss, kommen sogenannte Breitbandantimykotika bei systemischen Infektionen als Infusionstherapie zum Einsatz.
Haut- und Nagelpilze können mit speziellen Salben und Cremezubereitungen, welche antimykotische Wirkstoffe enthalten, behandelt werden. Pilzinfektionen können sehr hartnäckig sein und auch nach scheinbarer Abheilung immer wieder neu auftreten. Um der Gefahr solcher rezidivierender Mykosen vorzubeugen, ist stets eine ausreichend lange Therapie erforderlich, die auch unbedingt dann fortgesetzt werden muss, wenn keine Symptome mehr bestehen. Über die genaue Dauer der Behandlung einer Mykose entscheidet der Arzt je nach Einzelfall.
Vorbeugung
Die hygienische Händedesinfektion beugt der Weitergabe von vitalen Pilzzellen durch Berührung vor. Im stationären Bereich beugen Hygienemaßnahmen vor, bei besonders gefährdeten Patienten mit schweren Grunderkrankungen müsse diese ausreichend therapiert werden, um so das Immunsystem zu stärken und so der Entstehung von Mykosen den Boden zu entziehen.
Quellen
- Furter, S., Jasch, K.C.: Crashkurs Dermatologie. Urban & Fischer, München 2007
- Dirschka, T., Hartwig, R., Oster-Schmidt, C. (Hrsg.): Klinikleitfaden Dermatologie. Urban & Fischer, München 2010
- Rassner, G.: Dermatologie – Lehrbuch und Atlas. Urban & Fischer, München 2009
- Abeck, D.: Häufige Hautkrankheiten in der Allgemeinmedizin: Klinik, Diagnose, Therapie, Springer Verlag, 2. Auflage, 2011
 Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.
Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.Qualitätssicherung durch: Dr. med. Nonnenmacher
Letzte Aktualisierung am: 15. November 2021
Sie sind hier: Startseite Krankheiten Pilzerkrankungen