Eileiter
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer nat. Frank Meyer
Letzte Aktualisierung am: 12. September 2024Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Anatomie Eileiter
Als Eileiter (Ovidukt) bezeichnet man einen Teil der Geschlechtsorgane, der die Eizelle in die Gebärmutter transportiert. Die Eileiter sind paarige, schmale Röhren, die die Eierstöcke mit der Gebärmutter verbinden. Sie spielen eine zentrale Rolle bei der Fortpflanzung, indem sie die Eizelle nach dem Eisprung aufnehmen und den Ort für die Befruchtung durch Spermien bieten. Wird die Eizelle befruchtet, wird sie durch die Eileiter in die Gebärmutter transportiert, wo sie sich einnisten kann.
Inhaltsverzeichnis |
Überblick: Eileiter
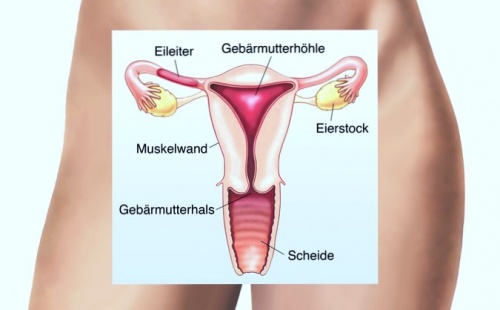
Die Eileiter (Tubae uterinae oder Fallopische Röhren) sind zwei dünne, etwa 10-12 cm lange Kanäle, die auf beiden Seiten der Gebärmutter liegen und diese mit den Eierstöcken verbinden. Sie spielen eine zentrale Rolle bei der Fortpflanzung, da sie den Weg für die Eizelle vom Eierstock zur Gebärmutter bieten.
Der Eileiter besteht aus vier Hauptteilen:
- Infundibulum: Der trichterförmige Abschnitt, der sich in der Nähe des Eierstocks befindet und fadenartige Fortsätze (Fimbrien) hat, die die Eizelle nach dem Eisprung auffangen.
- Ampulla: Der längste Teil des Eileiters, in dem normalerweise die Befruchtung der Eizelle durch ein Spermium stattfindet.
- Isthmus: Ein engerer Teil, der die Ampulla mit der Gebärmutter verbindet.
- Pars uterina: Der Abschnitt, der in die Gebärmutter mündet.
Die Wände der Eileiter sind mit Flimmerhärchen und Muskeln ausgestattet, die durch wellenartige Bewegungen die Eizelle in Richtung Gebärmutter transportieren. Diese Bewegung wird von hormonellen Signalen gesteuert.
Die Eileiter können durch Infektionen (z. B. bei einer Eileiterentzündung), Verwachsungen oder Verletzungen blockiert werden, was zu Unfruchtbarkeit führen kann. Eine Eileiterschwangerschaft ist eine ernsthafte Komplikation, bei der sich eine befruchtete Eizelle im Eileiter statt in der Gebärmutter einnistet. Dies erfordert eine sofortige medizinische Behandlung.
Definition
Der Eileiter ist ein schlauchförmiges, paarig angelegtes Hohlorgan, durch den die Eizellen in Verbindung mit Spermien vom Eierstock zur Gebärmutter gebracht werden und in diesem Zusammenhang eine Befruchtung erfolgt.
Anatomie
Die Eileiter sind paarig angelegt und verfügen über eine Länge von etwa 10 bis 16cm. Sie reichen vom Eierstock bis zur Gebärmutter und weisen folgende Abschnitte auf:
Infundibulum tubae uterinae (Eileitertrichter): Der Eileitertrichter ist ein etwa 1,5 cm langer Abschnitt, der in die Bauchhöhle mündet. Am lateralen Ende besitzt er so genannte Fimbrien (fransenförmige Ausläufer), die sich an den Eierstock anlegen und das Ei nach der Ovulation (Eisprung) auffangen. Anschließend erfolgt der Transport in Richtung Gebärmutter.
Ampulla tubae uterinae: Die Ampulla stellt den längsten Teil des Eileiters dar. Sie ist ungefähr 7 cm lang, was in etwa 2/3 der gesamten Tubenlänge entspricht. Die Schleimhaut bildet in diesem Abschnitt sehr starke Falten. Isthmus tubae uterinae: Dieser Abschnitt bezeichnet eine Engstelle im Eileiter, die sich kurz vor der Gebärmutter befindet. Sie hat eine Länge von etwa 2 bis 3cm und einen Durchmesser von ca. 3mm. Pars uterina tubae uterinae: Dieser Teil des Eileiters verläuft in der Uteruswand. Der Eintritt erfolgt über die Eileiteröffnung.
Im Eileiter können insgesamt drei Wandschichten unterschieden werden: Ganz außen liegt die Tunica serosa, eine Bindegewebsschicht, die das Mutterband mit dem Eileiter verbindet. Die zweite Schicht ist die Tunica muscularis, die aus einer Längsmuskelschicht bzw. einer zirkulären Muskelschicht besteht. Ganz innen befindet sich die Schleimhaut oder auch Tunica mucosa genannt. Diese Schicht enthält Epithelzellen, die für den Eitransport sehr wichtig sind.
Funktion
Kurz vor dem Eisprung legen sich die Fimbren an jene Stelle, wo das Ei voraussichtlich springen wird. Mit Hilfe von Botenstoffen bzw. rhythmischen Schlägen kann diese Stelle gefunden und das Ei aufgefangen werden. Danach wird es mittels Zilienschlag durch den Eileiter in die Gebärmutterhöhle transportiert. In der Zwischenzeit führt die Muskulatur, die spiralförmig angelegt ist, Kontraktionen aus, wodurch der Transport noch zusätzlich unterstützt wird.
Die Spermien hingegen bewegen sich gegen den Zilienschlag. Der Eitransport dauert in etwa drei bis fünf Tage, die Eizelle muss jedoch innerhalb von sechs bis zwölf Stunden befruchtet werden. Findet eine Befruchtung statt, so entwickelt sich die entstandene Zygote zu einer Blastozyste und das Ei nistet sich in der Gebärmutter ein.
Ab dem 40. Lebensjahr kommt es zu Umbauprozessen in der Eileiterwand. Diese sind bei Erreichen der Menopause abgeschlossen und ohne Krankheitswert, denn der Körper stellt sich lediglich darauf ein, dass es zu keiner Schwangerschaft mehr kommen kann.
Erkrankungen
Steigen Bakterien in den Eileiter auf, so kann es zu einer Entzündung kommen, wobei die so genannten Plicae tubae verkleben können. Die Entzündungen werden sehr häufig durch bakterielle Infektionen ausgelöst, Verklebungen entstehen durch Neisseria gonorrhoe (Tripper), Anaerobier oder Chlamyolienbakterien.
Als Folge davon können die Spermien unter Umständen nur sehr schwer aufsteigen bzw. es kann zu Schwierigkeiten beim Eitransport kommen. Es besteht die Möglichkeit, dass Verklebungen auch zu Unfruchtbarkeit führen. Bei einem unerfüllten Kinderwunsch sollte der Arzt daher auch immer die Durchlässigkeit der Eileiter prüfen.
In manchen Fällen tritt auch eine Eileiterschwangerschaft auf, das heißt, das befruchtete Ei nistet sich in der Eileiterschleimhaut ein. Da hier kein Raum für eine Entwicklung vorhanden ist, kommt es zu einer Lösung der Frucht bzw. der Plazenta.
Manchmal kann es bei einem Abgang auch zu Vernarbungen kommen, was zu Unfruchtbarkeit führen kann. In sehr seltenen Fällen erfolgt eine Entwicklung des Embryos im Eileiter. Wird dies nicht bemerkt, so kann der Eileiter zerreißen. Diese Komplikation ist nicht ungefährlich, da starke Einblutungen in den Bauchraum auftreten. Nach einer Eileiterschwangerschaft ist es für die Patientinnen schwieriger wieder schwanger zu werden, außerdem ist das Risiko, dass es zu einer erneuten Eileiterschwangerschaft kommt, deutlich höher.
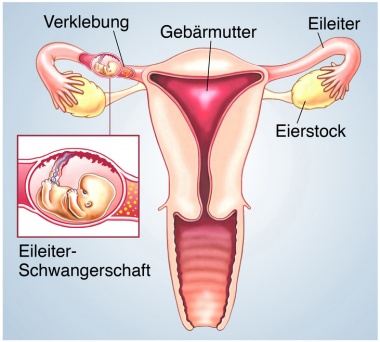
Eileiterschwangerschaft (Tubargravidität)
Eine Eileiterschwangerschaft, auch Tubargravidität genannt, liegt vor, wenn sich eine befruchtete Eizelle außerhalb der Gebärmutter einnistet, meist im Eileiter. Da der Eileiter nicht darauf ausgelegt ist, eine Schwangerschaft auszutragen, kann dies zu ernsten gesundheitlichen Komplikationen führen.
Ursachen
Hauptursache ist eine Blockade oder Schädigung des Eileiters, die verhindert, dass die befruchtete Eizelle in die Gebärmutter gelangt. Risikofaktoren hierfür sind:
- Vorangegangene Eileiterschwangerschaften
- Entzündungen im Beckenbereich (z.B. durch Chlamydien)
- Operationen an den Eileitern oder der Bauchhöhle
- Fruchtbarkeitsbehandlungen und künstliche Befruchtung (IVF)
Symptome und Verlauf
Zu Beginn zeigt eine Eileiterschwangerschaft oft die gleichen Anzeichen wie eine normale Schwangerschaft, z.B. das Ausbleiben der Periode und Übelkeit. Später können spezifische Symptome wie:
- Schmerzen im Unterbauch, oft auf einer Seite
- Schulter- oder Nackenschmerzen durch Reizung des Zwerchfells bei inneren Blutungen
- Vaginale Blutungen auftreten. Unbehandelt kann die Eileiterschwangerschaft zu einem Riss des Eileiters (Tubenruptur) führen, was eine lebensbedrohliche Blutung verursacht.
Komplikationen
Die schwerste Komplikation ist eine Tubenruptur, die zu starken inneren Blutungen und einem Kreislaufschock führen kann. Eine unbehandelte Eileiterschwangerschaft kann auch die Fruchtbarkeit beeinträchtigen, insbesondere bei Eileiterschäden.
Wann zum Arzt?
Bei Schmerzen im Unterbauch, Schulterschmerzen, ungewöhnlichen Blutungen oder anderen verdächtigen Symptomen sollte sofort ein Arzt aufgesucht werden, insbesondere bei Verdacht auf Schwangerschaft. Notfälle wie plötzliche starke Schmerzen oder Schwindel erfordern eine sofortige Vorstellung in der Notaufnahme.
Diagnose
Die Diagnose erfolgt durch eine Kombination aus:
- Bluttests zur Überprüfung des Hormonspiegels (hCG)
- Ultraschalluntersuchung zur Lokalisierung der Schwangerschaft
In manchen Fällen kann eine Laparoskopie (minimalinvasiver Eingriff) erforderlich sein.
Behandlung
Je nach Stadium der Eileiterschwangerschaft kann die Behandlung variieren:
- Medikamentös: In frühen Fällen kann das Medikament Methotrexat verabreicht werden, um das Schwangerschaftsgewebe aufzulösen.
- Chirurgisch: Bei fortgeschritteneren Fällen oder einer Tubenruptur ist eine Operation erforderlich, um das betroffene Gewebe zu entfernen. Dies kann eine laparoskopische Entfernung oder im Ernstfall eine Entfernung des Eileiters umfassen.
Prognose
Die Prognose hängt von der frühzeitigen Erkennung und Behandlung ab. Bei frühzeitiger Diagnose ist die Prognose gut, und viele Frauen können später wieder schwanger werden. Wiederholte Eileiterschwangerschaften oder Eileiterschäden können jedoch die Fruchtbarkeit beeinträchtigen.
Prävention
Direkte Prävention ist schwierig, aber es gibt Maßnahmen zur Risikominimierung:
- Behandlung und Vorbeugung von Beckenentzündungen durch frühzeitige Therapie von sexuell übertragbaren Infektionen
- Aufklärung über die Risiken von Fruchtbarkeitsbehandlungen
- Regelmäßige gynäkologische Untersuchungen zur Früherkennung von Anomalien
Eileiterentzündung (Salpingitis)
Die Eileiterentzündung, auch Salpingitis genannt, ist eine bakterielle Infektion der Eileiter, die oft im Rahmen einer allgemeinen Beckenentzündung (Pelvic Inflammatory Disease, PID) auftritt. Die Infektion betrifft die Eileiter, durch die die Eizellen von den Eierstöcken in die Gebärmutter gelangen. Es handelt sich um eine ernsthafte Erkrankung, die unbehandelt zu Komplikationen wie Unfruchtbarkeit führen kann.
Ursachen
Die häufigste Ursache einer Eileiterentzündung sind sexuell übertragbare Bakterien, insbesondere Chlamydien und Gonokokken (Gonorrhoe). Die Bakterien gelangen über die Vagina in die Gebärmutter und von dort in die Eileiter. Auch andere Infektionen, wie jene durch Darmbakterien oder nach einer Geburt oder einer Operation, können zu einer Salpingitis führen.
Symptome und Verlauf
- Akute Symptome: Starke Unterbauchschmerzen (oft beidseitig), Fieber, Übelkeit, ungewöhnlicher vaginaler Ausfluss und Schmerzen beim Geschlechtsverkehr. Manche Frauen leiden unter Zwischenblutungen oder unregelmäßigen Zyklen.
- Chronische Symptome: Wenn die akute Infektion nicht vollständig ausheilt, kann sie chronisch werden. Betroffene leiden dann unter wiederkehrenden Schmerzen, besonders während der Menstruation oder beim Geschlechtsverkehr.
Komplikationen
Unbehandelt kann eine Eileiterentzündung zu schwerwiegenden Komplikationen führen:
- Unfruchtbarkeit: Durch die Infektion können die Eileiter verkleben oder vernarben, was die Eizellen daran hindert, die Gebärmutter zu erreichen.
- Eileiterschwangerschaft: Die Entzündung kann dazu führen, dass eine befruchtete Eizelle im Eileiter stecken bleibt und eine gefährliche Eileiterschwangerschaft entsteht.
- Abszesse: Eiteransammlungen in den Eileitern oder den angrenzenden Organen können sich bilden, was eine operative Entfernung notwendig macht.
Wann zum Arzt?
Frauen sollten bei starken Unterleibsschmerzen, Fieber, ungewöhnlichem Ausfluss oder Schmerzen beim Geschlechtsverkehr sofort einen Arzt aufsuchen, insbesondere nach einem ungeschützten Geschlechtsverkehr oder einer bekannten Infektion mit sexuell übertragbaren Krankheiten.
Diagnose
Die Diagnose erfolgt durch eine Kombination von gynäkologischen Untersuchungen, Ultraschall und Laboruntersuchungen, einschließlich Abstrichen aus der Vagina oder dem Gebärmutterhals. Bluttests können Entzündungswerte anzeigen, und in manchen Fällen wird eine Laparoskopie (Bauchspiegelung) durchgeführt, um die Diagnose zu bestätigen.
Behandlung
Die Behandlung besteht in der Regel aus einer Antibiotikatherapie, die auf die Bakterien abzielt, die die Infektion verursacht haben. In schweren Fällen kann eine stationäre Behandlung notwendig sein. Bei Abszessen oder Komplikationen kann ein operativer Eingriff erforderlich sein.
Prognose
Bei rechtzeitiger Diagnose und Behandlung heilt eine Eileiterentzündung in der Regel ohne bleibende Schäden aus. Wird die Erkrankung jedoch nicht rechtzeitig erkannt oder behandelt, kann dies zu dauerhaften Schäden und Unfruchtbarkeit führen.
Prävention
Um eine Eileiterentzündung zu verhindern, ist der Schutz vor sexuell übertragbaren Krankheiten durch die Verwendung von Kondomen entscheidend. Regelmäßige gynäkologische Untersuchungen und eine frühzeitige Behandlung von Infektionen tragen ebenfalls zur Vorbeugung bei.
Quellen
- Herold, G.: Innere Medizin. Selbstverlag, Köln 2016
- Ludwig, M.: Gynäkologische Endokrinologie. Ein Handbuch für die Praxis, 2.Auflage, optimist Fachbuchverlag, 2011
- Weyerstahl, T., Stauber, M. (Hrsg.): Gynäkologie und Geburtshilfe. Thieme, Stuttgart 2013
- Kirschbaum, M., et al.: Checkliste Gynäkologie und Geburtshilfe. Thieme, Stuttgart 2005
 Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.
Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.Qualitätssicherung durch: Dr. med. Nonnenmacher
Letzte Aktualisierung am: 12. September 2024
Sie sind hier: Startseite Anatomie Eileiter