Sperma
 Medizinische Expertise: Dr. med. Nonnenmacher
Medizinische Expertise: Dr. med. NonnenmacherQualitätssicherung: Dipl.-Biol. Elke Löbel, Dr. rer nat. Frank Meyer
Letzte Aktualisierung am: 16. November 2021Dieser Artikel wurde unter Maßgabe medizinischer Fachliteratur und wissenschaftlicher Quellen geprüft.
Sie sind hier: Startseite Anatomie Sperma
Sperma tritt im Rahmen einer Ejakulation während des Orgasmus des Mannes aus der Harnröhre aus. Es beinhaltet mehrere Millionen Spermien pro Milliliter. Ingesamt 95 Prozent des Spermas werden in Prostata und Samenbläschen gebildet. Fünf Prozent stammen aus den Hoden.
Inhaltsverzeichnis |
Definition
Spermien erlauben durch die Verschmelzung mit einer Eizelle die Herausbildung eines neuen Lebens. Sie gelangen während des Geschlechtverkehrs durch einen Samenerguss in die weiblichen Sexualorgane. Die Samenflüssigkeit selbst dient lediglich dem Transport der Spermien.
Die Menge des ausgestoßenen Spermas liegt normalerweise zwischen 2 und 6 Millilitern. Eine stärkere Abweichung kann auf Erkrankungen hinweisen und sollte bei einem regelmäßigen Auftreten untersucht werden. In jedem Milliliter Sperma befinden sich in der Regel mindestens 20 Millionen Spermien.
Anatomie
Nachdem der Samen mit Sauerstoff in Berührung kommt, verwandelt er sich zunächst in eine klebrige, geleeartige Substanz, die sich nach etwa 5 bis 40 Minuten wieder verflüssigt. Der pH-Wert des Ejakulats liegt bei etwa 7,2, wodurch er einen Schutz vor dem sauren Klima darstellt, welches in der Vagina herrscht. Kommen Spermien mit Sauerstoff in Berührung, sterben sie relativ schnell ab. Anders sieht es im weiblichen Genitaltrakt aus: hier können sie auch 24 bis 72 Stunden nach dem Samenerguss noch zu einer Befruchtung führen.
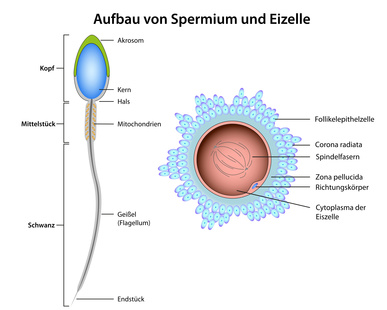
Ein einzelnes Spermium besitzt eine Länge von etwa 60 µm. Es besteht aus mehreren Teilen. In dem Kopf befindet sich das Erbgut, welches an das Kind von väterlicher Seite weitergeleitet werden soll. Darüber hinaus lassen sich hier bestimmte Enzyme finden, die die Membran der Eizelle auflösen, damit diese befruchtet werden kann.
Auf das Halsstück folgt das Mittelstück. Im Mittelstück ist der Anteil an Mitochondrien hoch. Die zellulären Kraftwerke ermöglichen dem Spermium seine Fortbewegung. Der letztere Teil, der Schwanz, verübt peitschenähnliche Bewegungen und trägt damit zum Transport bei. Für drei Millimeter der Strecke bis zur weiblichen Eizelle benötigt ein Spermium etwa eine Minute. Insgesamt müssen zirka 15 Zentimeter zurückgelegt werden.
Funktion
Sperma dient aus biologischer Sicht ausschließlich der Befruchtung der Eizelle. Sobald die Keimzellen miteinander verschmelzen, kann sich aus dem kombiniertem Erbgut ein Kind heranwickeln. Der so genannte Lusttropfen gilt primär als Gleitmittel. Da sich in ihm bereits einige Spermien befinden können, kann er jedoch auch in einer Schwangerschaft resultieren.
Nach dem Samenerguss gelangt das Sperma in das hintere Scheidengewölbe. Die muskulären Bewegungen von Gebärmutter und Eileiter helfen den Spermien dabei, die Eizelle zu erreichen. Dennoch benötigen sie in der Regel eine Zeitspanne von etwa einer Stunde. Bis zur Eizelle gelangen nur noch ein paar Hundert Spermien. Unter diesen Spermien wird schließlich die Entscheidung gefällt, welches von ihnen zur Befruchtung führt.
Weil im Sperma jedoch auch Erreger enthalten sein können, die Geschlechtskrankheiten auslösen, ist die Verwendung eines Kondoms bei wechselnden Partnern wichtig. So kann ungeschützter Geschlechtsverkehr zum Beispiel in einer Ansteckung mit dem HIV-Virus resultieren. Paare, die keinen Kinderwunsch haben, sollten sich somit ebenfalls um eine passende Verhütung kümmern.
Anders sieht es bei geplanten Nachwuchs aus. Weil die Befruchtung nur während der Zeit um den Eisprung möglich ist, muss manchmal der optimale Zeitpunkt abgewartet werden. Auf der sexuellen Ebene wird Sperma häufig auch mit Lust in Verbindung gebracht, entsteht das Ejakulat nach einem Orgasmus.
Erkrankungen
- Hypospermie
- Hyperspermie
Veränderungen in der Beschaffenheit und der Menge des Spermas können auf eine zugrunde liegende Erkrankung hinweisen. Werden weniger als 2 bis 6 Milliliter ausgestoßen, können Beschwerden im Bereich der Prostata oder Samenblase bestehen. Liegt der Wert bei unter 2 Millilitern, sprechen Ärzte auch von einer Hypospermie.
Können mehr als 6 Milliliter gemessen werden, handelt es sich um eine Hyperspermie. Eine Hyperspermie tritt vermehrt nach einer längeren sexuellen Abstinenz auf, eine Hypospermie, wenn es sehr häufig zu einem Samenerguss kommt. Die Menge ist jedoch auch dann erhöht, wenn eine Prostataentzündung mit akuten Verlauf vorliegt. Dementsprechend sollte ein Arzt aufgesucht werden.
Eine geringe Spermienzahl kann die Fruchtbarkeit des Mannes beeinflussen. In einer kühleren Umgebung werden ebenfalls weniger Spermien hergestellt. Hier kommt es jedoch zu keinem Absterben der Keimzellen.
Quellen
- Gasser, T.: Basiswissen Urologie. Springer, Berlin 2015
- Hof H, Dörries R. Duale Reihe: Medizinische Mikrobiologie. Thieme Verlag. 4. Auflage(2009)
- Schmelz, H.-U. et al.: Facharztwissen Urologie, Springer Verlag, 2014
- Jocham, D. & Miller, K.: Praxis der Urologie, Georg Thieme Verlag, 2007
 Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.
Dieser Artikel wurde unter Maßgabe der aktuellen medizinischen Fachliteratur und fundierter wissenschaftlicher Quellen verfasst.Qualitätssicherung durch: Dr. med. Nonnenmacher
Letzte Aktualisierung am: 16. November 2021
Sie sind hier: Startseite Anatomie Sperma